|
耳硬化症与镫骨手术
耳硬化症是骨迷路致密板层骨因局灶性地被富含细胞和血管的海绵状新骨代替而产生的疾病。多数因病灶累及镫骨或耳蜗,影响镫骨活动,使得听骨链的传声功能受限,产生听力障碍而出现临床症状。
病因不清,可能与麻疹病毒有关。与种族、年龄、性别、遗传因素有关。一般白种人、女性且年龄在15~40岁之间者多见。
临床表现:
(1)耳聋:多为双侧缓慢进行性耳聋,其性质多为传导性耳聋。患者常感在嘈杂环境中听力反较在安静环境下为好,临床上称为韦氏错听。
(2)耳鸣:多为低音调耳鸣,且与耳聋同时出现。
(3)眩晕:部分患者伴有眩晕,可能与半规管受累有关,亦可能系迷路水肿所致。
(4)耳镜检查:外耳道一般较宽大,耵聍分泌甚少。鼓膜多呈正常外观或显示Schwartz征(早期在鼓膜后上象限透见淡红色区域,乃活动性病灶表面粘膜充血的反映)。咽鼓管功能正常。
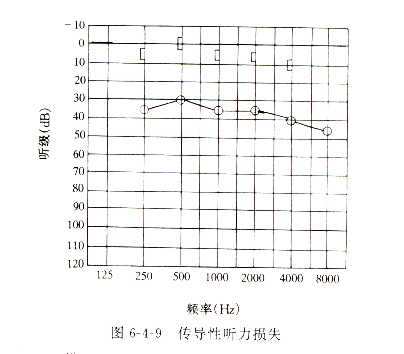
(5)听力检查:纯音听力计检查,早期气导曲线呈平坦型或上升型,以低频损失较重;其骨导曲线正常。在2000Hz~4000Hz区曲线常呈V型下降,称卡哈氏切迹,卡哈氏切迹是镫骨型耳硬化症的特征之一。气骨导间距随病变的进展逐渐增宽,但平均最大不超过50dB。
(6)声阻抗测试:耳硬化症时,通过鼓室压测量,所得出的鼓室功能曲线一般属As型(即低峰型)。
(7)颞骨X线断层摄片,可看到两窗区、迷路或内耳道骨壁上有界限分明的局灶性硬化改变,如镫骨底板增厚等等。
治疗
以手术为主,目的是恢复镫骨底板或者是前庭窗的运动,恢复听骨链的传导。双侧耳硬化症双耳骨导相等时选气导较差一侧先行手术;两耳气导损失相等,选择骨导较好的耳先行手术;两耳气、骨导损失均相等,选择耳鸣较重、半规管功能低下侧先行手术。
常用手术有
A镫骨底板切除术,即将受累之镫骨底板全部或部分切除,然后用自体残余听骨或身体他处的骨或软骨小柱、聚乙烯小管、不锈钢丝脂肪栓、硅橡胶或氧化铝陶瓷等有机或无机材料制做的人工蹬骨,置于锤骨或砧骨长突与前庭窗间,用自体静脉片、骨或软骨膜、颞肌筋膜、结缔组织、明胶海绵片等覆盖前庭窗。
B镫骨底板钻孔术+活塞(Piston)植入术,即不撼动镫骨,再造一套活动的听骨链。
手术局、全麻均可,我喜欢耳内切口,分离外耳道皮瓣,掀起鼓膜,显露中耳腔后部,用圆凿或刮匙去除部分鼓环及外耳道后上壁骨质,暴露面神经水平段、砧骨长突大部、镫骨肌键、锥隆突、镫骨全貌及圆窗龛等结构。探查镫骨固定情况,此时可鉴别出一些类似耳硬化症的疾病如听骨链畸形等等,确诊耳硬化症后,再按具体情况分别采取不同的手术策略。术后头部固定3天,一般卧床3天,近期避免头部受到震动以免人造的听骨链出现脱节等问题。
手术主要并发症:
(l)感觉神经性耳聋:可能与人工镫骨松脱进入前庭、外淋巴漏、前庭窗缘粘膜残留向内生长形成肉芽肿有关。需行急症鼓室探查处理,有听力恢复之可能性。
(2)面瘫、味觉障碍:一般认为与鼓索神经受牵拉有关,多在数月内恢复。
(3)眩晕:术后病人多有轻度眩晕,超过1周者甚少,眩晕轻者不需治疗,重者可服盐酸异丙嗪或乘晕宁。
(4)鼓膜穿孔:耳硬化症病人鼓膜菲薄,愈合不如正常人,极少数患者术后遗留穿孔,必需行鼓膜修补术。
镫骨手术的禁忌症:
①儿童、妊娠妇女、年逾花甲的老人。
②职业舞蹈演员、职业耳机佩带者、体操跳水运动员以及在气压剧变条件下的工作人员。
③病变早期听力损失未超过40dB,拟手术耳是唯一有听力的耳,两型硬化并存(即镫骨型及耳蜗型硬化),伴眩晕或迷路积水症状者。
④病灶发展迅速,已显示重度感音神经性耳聋,气骨导差在15dB以内者,不宜手术。
⑤外耳道炎症、鼓膜穿孔、咽鼓管机能不良,鼻腔及鼻咽部有急慢性炎症者,待治愈后再行手术治疗。
其它治疗:
不宜或不愿手术者,可配带助听器。
伴耳蜗性耳硬化者可试用氟化钠83mg,碳酸钠364mg,每日3次,内服。亦可加用400单位的维生素D,维持半年后减量,两年后停药。
|